腎臓教室 Vol.122(2022年10月号)
腎臓病治療の過程において悩む便秘について
慢性腎臓病患者さんは、健常者に比べ高率に便秘を合併することが知られています。その理由は腎不全、尿毒症によるものだけではなく、治療としての食事療法や薬物療法も影響していることが多いのです。さらには、以前は治療薬(下剤)もごく限られ、その効果が落ちたり耐性ができたりと、なかなか厄介な状況が長い間続いていました。便が出るか出ないかは、それぞれの患者さんの日常生活動作(ADL)や生活の質(QOL)、精神面へ影響するだけでなく、まれに重篤な合併症につながる危険性もはらんでいます。「たかが便秘、されど便秘」なのです。
監修:満生 浩司先生
原三信病院 腎臓内科 部長
慢性腎臓病患者さんが便秘になりやすい理由
慢性腎臓病患者さんの便秘の頻度は約60%で、健常者の約4倍とかなり高率です。その理由はさまざまですが、主に以下のように考えられます。
1 腎不全、尿毒症の影響
尿毒症の影響で腸内細菌叢が悪化、つまり善玉菌が減り悪玉菌が増えていることがわかっています。そのため腸の運動が低下、便の通過時間もより長くなってしまいます。また悪玉菌が産生する尿毒素が増加して腎不全の進行に影響するともいわれています。
2 食事療法の影響
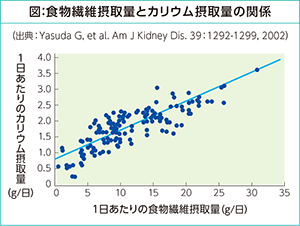
特にカリウム制限のために野菜や果物が制限されると、結果的に食物繊維が制限されてしまいます。図に示すように、カリウム摂取量と食物繊維摂取量はきれいに正比例の関係にあるので、カリウム制限はほぼ食物繊維制限となるのです。
3 運動量の低下
合併症で運動に支障がある方や、高齢の方々にとっては、運動量が低下することによる腸の蠕動運動低下や排便機能低下が多くみられます。
4 基礎疾患の影響
特に糖尿病を有している方は、合併症である自律神経障害のため、腸の蠕動運動や排便機能が低下しています。
5 内服薬の影響
普段飲んでいる薬の影響も関係あります。例えばカリウム吸着薬は腸の中で膨潤するため、便の通過が遅くなる可能性があります。またリンの吸着薬も便通に影響するものがあります。体液量を制御するための利尿薬も、結果的に腸管内の水分量を減らすことになり、便の硬化につながる場合があります。
便秘に向き合うには? 治療は?
1 食事について
できれば水分、食物繊維を多くとることが良いのですが、慢性腎臓病患者さんの場合、制約が色々あります。塩分制限や水分制限、カリウム制限やたんぱく制限が代表的です。塩分制限は、血圧管理、心不全や浮腫の予防のため重要ですが、水分に関してはある程度はしっかり摂っていただいてかまわない場合がほとんどです。高カリウム血症の治療や予防のため、カリウムを多く含む食品(果物や野菜、芋豆類など)の制限について説明を受けた方も多いでしょう。確かに危険な不整脈をおこすなど生命にかかわることなので、とても重要なことではありますが、腎機能や基礎疾患などによりその程度はさまざまです。特に便秘で悩んでいる方は、自分の場合はどの程度の水分やカリウム制限になるかを担当の医師や栄養士に率直に相談してみてもよいでしょう。許される範囲で水分や食物繊維を摂ることはとても有意義なことです。
2 運動について
大切な対処法の一つが日々の運動です。腸管の蠕動運動を促進し、最終的に直腸、肛門での排便運動に関与する骨盤内の筋肉群の力を強くしてくれます。また最近では散歩程度の運動を続けることで、便通のみならず腎機能にとっても良い効果があると報告され、腎臓リハビリテーションという新たな学問として確立してきました。

3 常用薬の調整
日頃、便秘に影響する可能性のある利尿薬やカリウム吸着薬やリン吸着薬などを服用している方は、その必要性や投与量について担当の医師と相談してみましょう。もし中止や減量が可能であれば、便通の調整に良い効果があるかもしれません。
4 腸内細菌叢の改善
腸内細菌叢の悪化は便秘の一因ですので、整腸剤で善玉菌を定期的に服用することも効果があると思われます。また食物繊維は善玉菌を増やし悪玉菌を抑制することにつながります。
5 下剤について
2011年までは下剤の種類は少なく、浸透圧の力で便に水分を増やす塩類浸透圧性下剤である酸化マグネシウムや、腸管の運動を促進する刺激性下剤であるプルセニドやアローゼンに代表されるセンナ系の下剤にほぼ限られていました。しかし慢性腎臓病患者さんにとっては、酸化マグネシウムの投与量が多いと高マグネシウム血症になる可能性があり、十分な量を内服できないこともあります。また刺激性下剤は長期間の内服で次第に耐性ができる場合があり、効果が落ちたり内服量がだんだん増えていくことも大きな問題でした。そんな状況の中、2012年にルビプロストンという新規の下剤が登場し、慢性腎臓病患者さんや透析患者さんでも常用量で内服可能であったため、便秘治療にとって大きな朗報となりました。その後さらに、腎臓病患者さんでも使用可能な新規の下剤が相次いで発売され、それまで便秘には使用できなかった浸透圧性下剤も適応追加になるなど、現在は慢性腎臓病患者さんでも内服可能な下剤の選択肢は多岐にわたっています。そしてその便通改善効果は、腹痛をともなうことも少なく、かつ自然な形で残便感のないスムーズな排便につながることも多いようです。
コラム
腎臓病治療のための薬や食事、運動は大切ですが、それによる便秘にも悩まされるのは、さらなるストレスを生じます。昔と違って、今は良い便秘治療薬がありますので、主治医に相談し、自分に合った下剤を見つけましょう。それは腎臓病の治療にも役立ちます。


