腎臓教室 Vol.127(2024年1月号)
腎性貧血の現状と治療
監修:阿部 雅紀先生
日本大学 腎臓高血圧内分泌内科 主任教授
慢性腎臓病ではなぜ貧血になるのでしょうか?
腎臓は血液中の余分な水分や老廃物を排泄するために、尿をつくっている臓器として有名ですが、実は赤血球をつくるために必要なエリスロポエチンというホルモンもつくっているのです。慢性腎臓病で腎機能が低下するにしたがい、十分なエリスロポエチンをつくることができなくなり、赤血球が減ってしまいます。この状態を「腎性貧血」と呼びます。赤血球は全身に酸素を届ける重要な働きをしているため、腎性貧血になると体内が酸素不足、いわゆる酸欠状態になってしまいます。
貧血の症状とは?
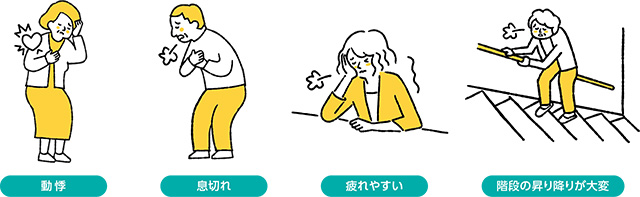
多くの方は「貧血」と聞くと、「目の前がくらくらする」「意識が遠のいたりする」「めまいや立ちくらみ」などの症状と思いがちですが、これらは主に血圧低下の症状か、大量の出血のため、数日で貧血が進行した時に出る症状です。腎性貧血はゆっくり進行するため、はっきりとした自覚症状のない方も多いのですが、「動悸」「息切れ」「疲れやすい」「階段の昇り降りが大変」などの症状が出るようになります。いずれも「年齢のせい」と思い、あまり気にかけていない患者さんが多いのも事実です。また、エリスロポエチンの薬も長い間、注射しかありませんでしたので、日本では腎性貧血の治療は十分に普及していなかったのも事実です。
貧血はなぜいけないの?
貧血は、慢性腎臓病の悪化と心不全の発症・悪化にもつながると考えられています。貧血かどうかは、血液検査のヘモグロビン(Hb)値ですぐにわかりますので、症状が悪化する前に適切な治療を受けることが大切です。
腎性貧血の治療
腎性貧血の治療は、不足したエリスロポエチンを注射で補うことが中心でした。この場合、2~4週間に1回補充する必要があるため、受診日に合わせて受ける患者さんが多いと思います。しかし、近年では体内でエリスロポエチンの産生を促す内服薬も登場し、普及してきています。実際に使う内服薬の量や間隔は、血液検査の結果をみながら調整します。投与開始後、まれに血圧が上がったり、頭痛やかゆみが出たりすることがありますので、そのような場合は必ず主治医の先生や看護師さんに相談しましょう。
腎性貧血の治療にも、鉄剤の内服は必要ですか?
多くの患者さんは「貧血」と聞くと「鉄不足」を思い浮かべると思います。実際に若い女性の場合、鉄不足だけでも貧血になります。慢性腎臓病患者さんにとって、しっかりとした赤血球をつくるためにはエリスロポエチンと鉄の両方が必要となります。そのため、腎性貧血の治療をおこなう場合に、体内の鉄が不足していれば、鉄を補充する必要があります。血液中を流れる赤血球は、肺から取り込まれた酸素を全身に運んでいます。鉄が不足すると、エリスロポエチンが十分でも赤血球を正常につくることができなくなり、貧血になります。腎性貧血の治療のためにエリスロポエチンを補充していても、鉄が不足していると、新しい赤血球はつくられにくくなります。そのため、腎臓が原因の腎性貧血の場合にも、血液検査で鉄の不足が認められれば、鉄を補充することによりエリスロポエチンの効き目が良くなり、効率良く貧血の治療をおこなうことができます。
腎性貧血治療を開始したら
エリスロポエチンが作用すると、新しい赤血球をつくるために鉄が使われ、鉄不足になりやすいことに注意が必要です。また、慢性腎臓病患者さんでは、びらん性胃炎などからの出血や低たんぱく食などが原因となって鉄不足になることがあります。
では、鉄分の補充は?
「貧血」と聞くと多くの患者さんは「では、何を食べたら良いのか?」あるいは「レバーをたくさん食べれば良くなるのでは?」と思いがちです。鉄は食品の中では、レバー、赤身肉、赤身の魚、貝類、小松菜に多く含まれます。しかし、たんぱく質が豊富であったり、カリウムが多く含まれていたりと、慢性腎臓病患者さんには注意が必要です。
鉄の補充には、内服薬と静脈注射の2通りの方法があります。透析をされていない患者さんの場合には、薬の内服による治療の方が簡便で一般的です。ただ、薬の内服だけでは鉄不足・貧血が改善しない人や、吐き気などの副作用で内服できない人に対しては、静脈注射による治療もおこなわれます。鉄の補充をおこなう場合には、体の中の鉄の状態を定期的に検査し、治療効果を判定するとともに、鉄が過剰になっていないことを確認することも大切です。
コラム
慢性腎臓病患者さんでは、ステージG3a(eGFR 59~45)で約8%の方に貧血がみられ、その後腎機能が悪くなると多くなり、G5(eGFR<15)では約60%の方に貧血が見られたというデータがあります(2014年)。現在ではヘモグロビン値が10g/dL以下にならないように、10~13g/dLの範囲で維持することが推奨されています。症状が悪化する前に適切な治療を受けましょう。


